弁膜症とは
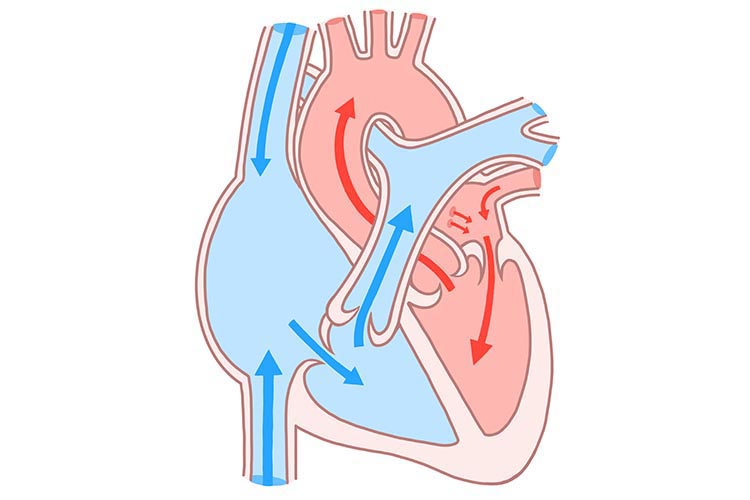
心臓は4つの部屋(右心房/右心室/左心房/左心室)に分かれており、それぞれの部屋の入口と出口には、血液の逆流を防止するための弁が存在します。
合計4つの弁があり、僧帽弁、大動脈弁、三尖弁、肺動脈弁といいます。
これらの弁が、何らかの原因によって異常をきたすことで、機能が低下してしまう病気を心臓弁膜症と言います。
そもそも心臓の弁というのは、血流の方向に逆らわずに開閉することで、スムーズに血液を循環させながら逆流の防止にも役立っています。
心臓弁膜症を発症すると、弁がその役割を上手く果たせずに、血液が流れにくくなったり、逆流が起きてしまったりします。
それぞれの弁ごとに、弁の開きが悪くなって血液が流れにくくなる“〇〇弁狭窄症”と、弁がうまく閉じ切らずに逆流が起きてしまう“〇〇弁閉鎖不全症”という、2種類の病気が存在します。
重症化すると、心臓への負担が大きくなり、心不全という状態を引き起こしてしまいます。
特に、僧帽弁と大動脈弁での発症が多いのですが、大動脈弁狭窄症と僧帽弁閉鎖不全症は、臨床的に問題となることが多いだけでなく、近年新しい治療も登場してきていますので後述したいと思います。
原因と検査について
原因は、①弁の変性、加齢に伴う硬化(高齢化によってこのタイプが増加傾向、前述の大動脈弁狭窄症や僧帽弁閉鎖不全症の原因としても多い)、②リウマチ性(幼少期にリウマチ熱に罹患した場合に少しずつ弁の変性が進行、近年は少ない)、③先天性(先天性の大動脈二尖弁など)、④全身疾患に伴うもの(膠原病や血管炎による炎症)、⑤薬剤性、⑥感染性(感染性心内膜炎など)、⑦その他(外傷、心筋梗塞や心筋症など)、が挙げられます。
弁膜症は、聴診の際の心雑音によってその存在を疑いますが、続いて行われる心臓超音波検査(心エコー検査)が、確定診断や重症度判定、治療方針決定に必須の検査となります。
すでに弁膜症の診断を受けた方で、自覚症状がない場合であっても、定期的な超音波検査(半年~1年ごと)によるフォローアップが推奨されています。
治療について
重度の弁膜症には根本治療として手術(弁形成術や弁置換術)が必要となりますが、近年はカテーテル治療も可能となってきました。
軽い弁膜症は、薬を用いて症状を軽くすることも可能ですが、弁の機能を取り戻すことはできません。
薬の治療を行う場合には、定期的に検査を行いながら、経過をフォローしていく必要があります。
一般的に、弁膜症によって呼吸困難やむくみの症状が出ている場合は、重症になっている可能性が高いのですが、中には症状がほとんど出ずに偶然見つかるケースもあります。
大動脈弁狭窄症
高齢化に伴って増加している病気です。
心臓の出口にある大動脈弁の開きが悪くなることで、心臓の圧が高まり負担がかかるだけでなく、心臓からは十分な血液を送り出すこともできなくなります。
病気が進行すると心不全に至り、突然死に至るケースもあるため、早急な治療が必要となります。
かつては、外科手術による人工弁への置換という治療が主体でしたが、大掛かりな心臓手術であることから、高齢者や全身状態が不良の方には実施できないという弱点もありました。
近年では、こうした外科手術が困難な方に対しても、経カテーテル的大動脈弁留置術(TAVI)という選択肢があります。
2002年にフランスで第一例が施行され、以降世界中に普及しており、日本でも2013年から保険適用となりました。
カテーテルを用いることで、胸を開いたり、心臓を止めたりすることなく大動脈弁を人工弁に置き換えることができる治療法です。
外科手術とカテーテル治療、どちらが適した選択肢か、患者様ごとの背景因子などを慎重に吟味した上で治療法が選択されることになります。
僧帽弁閉鎖不全症
こちらも近年増加傾向の弁膜症です。
左心房と左心室を隔てる場所にある僧帽弁がうまく閉じなくなってしまい、左心室から左心房へ、本来の血流の向きとは反対方向に逆流が起こってしまいます。
これによって、心臓に負担がかかってしまうため、心臓が大きくなり徐々に機能が低下していきます。
不整脈を生じるケースもあります。
軽度~中等度であれば、定期的な経過フォローアップが主体となりますが、重症になれば逆流を止めるための外科手術が必要となります。
手術法として、自身の弁を修理する弁形成術と、人工弁を使った弁置換術があります。
また、カテーテル治療が選択肢となることもあります。
現在最も普及しているカテーテル治療がMitraClip®で、日本でも2018年から保険適用となりました。
前述のTAVIと同様に、胸を開いたり、心臓を止めたりすることなく治療ができるため、患者様への負担が少ないのが特徴です。
高齢で外科手術が不可能、あるいはリスクが高い方でも治療ができる可能性があります。